Dossier sur le cancer de la peau : causes, symptômes et préventions
Dr. Holi Rajery - Linkedin
- Description générale
Le réchauffement climatique et les perturbations de l’environnement a fortement augmenté la prévalence des cancers de la peau. Aujourd’hui, l’Australie en détient le triste record mondial, avec un nouveau cas toutes les 30 minutes. En France, 80.000 cas sont enregistrés chaque année. En général, le cancer de la peau touche 40% des personnes à la peau blanche, 5% des hispaniques, à 2 à 3% des Asiatiques et 1% des Noirs.
Mais qu’est-ce que le cancer de la peau exactement ? Quels sont les différents types, les causes, les facteurs de risque, les symptômes, les préventions ? Nous vous disons tout.
Description générale
Le cancer qui a différents stades avant d’aboutir à la phase terminale, provient d’une transformation anormale des cellules qui se multiplient très rapidement et forment finalement une tumeur maligne. La tumeur libère ces cellules cancéreuses qui se propagent dans les vaisseaux lymphatiques et sanguins et finissent par former une nouvelle tumeur qu’on appelle métastase.
Le cancer de la peau se développe par les cellules cutanées.
I.1. Qu’est-ce que le cancer de la peau ? Y en a-t-il différents types ?
Il arrive que les cellules de la peau subissent des modifications qui dérèglent leur comportement et leur développement. Ils se multiplient alors de manière non maitrisable et finissent par former une tumeur maligne de différents types, qui se développe localement ou qui envahit d’autres parties du corps.
Les tumeurs ne sont pas toujours malignes, comme le cas des grains de beauté, des acrochordons ou des dermatofibromes.
Le cancer de la peau se décline en différents types :
Les mélanomes
La pigmentation de la peau est donnée par une molécule qu’on appelle mélanine et qui est composée de cellules appelées mélanocytes. Quand les mélanocytes se développent de façon anormale, elles forment une tumeur qui est le mélanome. Le mélanome peut se développer in situ (localement) ou s’étendre vers le derme et les autres organismes.
Cette tumeur est la plus agressive et se développe rapidement en métastase et fait partie des pathologies mortelles en France. Elle existe en 4 types :
- Le mélanome superficiel extensif est le plus répandu (près de 80% des cas de mélanome), il se présente sous forme de tache ou de grain de beauté de couleur et de forme différentes de la peau. Il peut être rouge, marron ou noir et devient de plus en plus proéminent. Il se manifeste souvent sur les jambes chez les femmes et dans le dos chez les hommes.
- Le mélanome acral-lentigineux se développe au niveau des ongles par des traits noirs (d’au moins 6 mm de largeur) ou sur les parties du corps comme la plante du pied ou la paume de la main par des taches noires ou marron.
- Le mélanome de Dubreuilh ressemble à une tache de vieillesse (noir ou marron) et se trouve généralement sur la peau exposée au soleil chez les seniors.
- Le mélanome nodulaire est aussi assez fréquent (5% à 20% des cas). On le remarque par la présence sur la peau d’une saillie ronde souvent de couleur noire. Il saigne, suinte ou se couvre de croûte et se développe très rapidement en quelques mois, voire quelques semaines.
Les carcinomes
Le carcinome est le plus répandu de tous les cancers chez l’être humain. Il se divise en 3 types :
- Les carcinomes spinocellulaires s’étendent sur les couches superficielles de la peau et peuvent atteindre le poumon. Ils se manifestent sur des parties génitales ou le visage (oreille, lèvre, joue, mâchoire) par une plaie autour de laquelle se forme une croûte.
- Les carcinomes basocellulaires se multiplient dans la couche basale de l’épiderme, mais restent in situ (local). Ils se développent surtout en surface sous forme de petite blessure ou, dans la majorité des cas, de kyste.
- Les carcinomes dits annexiels, comme leur nom l’indique, s’étendent sur les parties annexes de la peau : follicules pileux, glandes sébacées et sudoripares. Ils sont assez rares.
Causes, facteurs de risques et prédisposition
Il n’est pas héréditaire, il s’agit plutôt de prédisposition puisque la couleur de peau joue un grand rôle dans les facteurs de risque.
La peau blanche est la plus exposée aux risques du fait qu’elle produit moins de mélanine qui protège l’épiderme des rayons UV. Une autre prédisposition est aussi le fait d’avoir au moins deux membres de la cellule familiale atteints d’un cancer de la peau.
Les autres risques liés à l’individu sont :
- La présence de grandes cicatrices de brûlure
- La prise régulière de médicaments qui réduit l’immunité (biothérapie, etc.)
- Une maladie déficio-immune
- La présence de plusieurs grains de beauté atypiques (forme irrégulière, couleur rougeâtre, large de plus de 6mm de diamètre …) ou de plus d’une cinquantaine de grains de beauté normaux
- Plusieurs radiothérapies
Il existe aussi des facteurs environnementaux :
- Une exposition continuelle aux rayons UV (soleil ou cabine de bronzage), des coups de soleil fréquents, notamment pendant l’enfance. Ce fait est inévitable pour ceux qui vivent dans les zones tropicales ou polaires (pôle sud) ou encore pour les travailleurs en plein air.
Quelques chiffres sur les cancers de la peau
En France, selon Santé Publique France, 70 % des cas sont des carcinomes basocellulaires et 19% des mélanomes, le type le plus mortel des cancers de la peau. La fondation pour la recherche sur le cancer avance un chiffre de plus de 433.000 cas diagnostiqués en France, en 2023.
En 2018, un peu moins de 2000 décès sur 15.500 cas de mélanomes ont été enregistrés d’après l’Institut National du Cancer. On diagnostique près de 6000 cas tous les ans.
Depuis 50 ans, le nombre de malades est doublé tous les 10 ans en Europe et en Amérique du Nord.
Avec la dégradation de l’environnement et du mode de vie, 80% des mélanomes s’étendent sur une peau saine et 20% à partir des grains de beauté.
Les jeunes de moins de 15 ans ne développent pas de risque de mélanome, sauf dans des cas très rares.
Il est vital de détecter précocement le cancer de la peau pour pouvoir mieux le guérir, même si l’âge de diagnostic est aujourd’hui dans une tendance à la baisse.
Symptomatologie
Sans être paranoïaque, il est essentiel d’être attentif quand la peau montre des signes anormaux, car un diagnostic précoce peut éviter une mort certaine.
Les signes du carcinome
Les carcinomes basocellulaire et épidermoïde se manifestent par une excroissance de couleur un peu plus sombre que la peau sur le visage ou le cou. Ils peuvent aussi apparaitre sur la poitrine ou sur le dos sous forme de plaque rosée ou de lésion.
Les caractéristiques du mélanome
Il est possible de faire un autodiagnostic en attendant le rendez-vous chez le médecin, grâce au système « ABCDE » :
- Asymétrie : forme irrégulière du grain de beauté avec des couleurs et des reliefs inégaux
- Bords irréguliers et comme laminés
- Couleurs désordonnées (marron, rouge, noir…)
- Diamètre de plus de 6 mm
- Évolution de la couleur, de la taille, de l’épaisseur et de la forme de manière très rapide
Évolution des cancers de la peau
Les carcinomes
Ce type de cancer n’évolue presque jamais dans les autres organes, comme le cas du cancer des os qui peut évoluer rapidement en phase terminale, et peut être guéri avec un traitement à temps.
Les mélanomes
Ils sont évolutifs et plus tôt on les diagnostique, mieux on a des chances de les guérir. Le médecin peut livrer un pronostic et donner le traitement adéquat après l’examen de la tumeur et le constat d’une présence de cellules cancéreuses.
Le mélanome se développe en 5 stades. Les étapes 0 et 1 sont dites précoces, l’étape 2 est intermédiaire, les étapes 3 et 4 sont avancées.
- Stade 0 : Il n’est pas profond et est visible sur la couche extérieure de l’épiderme.
- Stade 1 : Il commence à pénétrer dans la couche suivante de la peau avec un peu moins de1 mm de profondeur de Breslow. Il se manifeste par une petite lésion.
- Stade 2 : Les tumeurs commencent à s’élargir même si elles ne sont pas encore invasives. La profondeur augmente et la lésion est de plus en plus visible. Plus le mélanome est profond, plus le risque de propagation vers les ganglions lymphatiques augmente.
- Stade 3 : Les cellules cancéreuses se répandent peu à peu à travers le vaisseau lymphatique et se déplacent jusqu’à 2 cm de la tumeur primitive. À ce stade, le cancer peut aussi s’étendre vers des tissus inférieurs, mais pas encore vers les ganglions lymphatiques.
- Stade 4 : le mélanome se développe vers les ganglions lymphatiques, voire d’autres organes, généralement le cerveau, les poumons, le foie, les intestins ou les os.
L’évolution du cancer ne suit malheureusement pas toujours précisément ces étapes, ce qui pourrait compliquer le diagnostic.
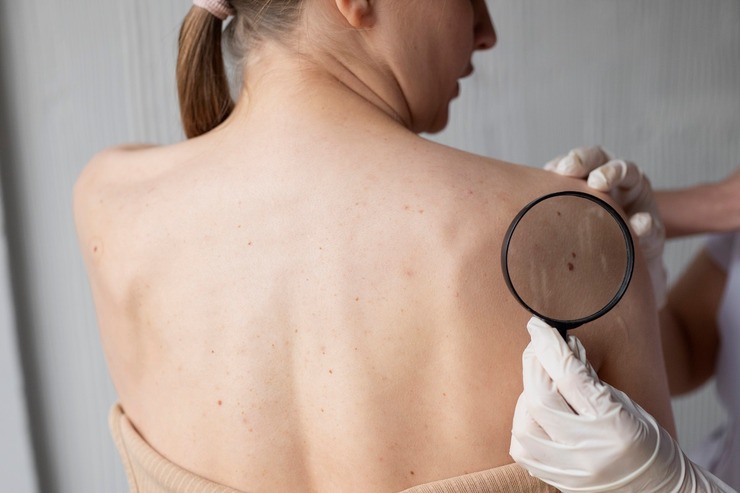
Dépistage et diagnostic
Examiner soi-même sa peau
L’examen se fait à l’œil nu, en s’aidant d’un miroir pour voir les parties dans le dos, sur les épaules ou sur le visage. Il est conseillé de le faire 2 ou 3 fois dans l’année.
Que chercher sur la peau ?
- Un grain de beauté ou une tache qui forme une croûte, qui saigne, qui sort des liquides, qui change de forme, de taille ou de couleur
- Des plaques rougeâtres avec une croute ou une forme écaillée
- Une lésion persistante
- Une plaque irritée, douloureuse ou qui démange
- Des excroissances avec renforcement au milieu
- Des masses de couleur plus sombre que la peau (rose, rouge…) d’aspect lisse
- Des cicatrices dont la provenance n’est pas connue ou remarquée
Procéder à une biopsie
La biopsie consiste à prélever un petit morceau de la peau pour une analyse anatomopathologique au moyen d’un microscope. C’est une opération bénigne et facile à exécuter qui permet non seulement de détecter les cellules cancéreuses, mais aussi le type de cancer s’il est présent.
Effecteur d’autres tests
En cas de diagnostic positif après la biopsie, il faut déterminer le stade du cancer par d’autres analyses, dont celle du sang. Le médecin procède également à des examens d’imagerie : IRM, TEP, tomodensitogrammes, etc.
Plusieurs caractéristiques sont prises en compte, dont l’étendue de la maladie, la présence de tumeur ou de cellules cancéreuses dans les vaisseaux… ce qui rend l’examen complexe et minutieux.
Traitements et prise en charge des cancers de la peau
Généralement, le premier traitement consiste à supprimer la partie cancéreuse in situ - et une partie saine autour d’elle - pour réduire le risque de récidive, par un acte qu’on appelle résection chirurgicale.
Cependant la suite de la prise en charge dépend de divers facteurs : le profil du patient, le type et le stade de la maladie, ainsi que sa rapidité d’invasion. Le traitement est donc personnalisé.
Les spécialistes ont recours à différentes thérapies selon le cas.
CHIMIOTHÉRAPIE
La chimiothérapie consiste à prendre des médicaments qui vont éliminer les cellules cancéreuses par voie orale (liquide ou gélules) ou par injection intraveineuse.
CRYOTHÉRAPIE
C’est un traitement qui consiste à appliquer du froid sur l’endroit atteint du cancer par le biais d’injection d’azote liquide qui va geler les cellules cancéreuses. Son avantage est qu’il est non invasif.
THÉRAPIE CIBLÉE
Comme son nom l’indique, les médicaments de ce traitement ciblent précisément les cellules anormales qui se développent, un peu à l’image de la chimiothérapie. Les cellules saines ne sont donc pas touchées.
RADIATION
Il s’agit de radier les cellules cancéreuses par rayon X pour les détruire. Cette thérapie est en général combinée avec d’autres traitements et destinée au cancer de stade avancé.
IMMUNOTHÉRAPIE
Comme la thérapie ciblée, ce traitement est assez récent pour soigner un cancer au stade avancé. Il consiste à inciter le système immunitaire à identifier et à combattre les mauvaises cellules.
D’autres types de thérapies existent aussi, comme la thérapie photodynamique ou le curetage.
Où en sont les recherches actuelles ?
Les études portent essentiellement sur l’amélioration de la lutte contre les cancers très agressifs, elles se penchent particulièrement sur l’amélioration de l’efficacité des traitements ciblés. Elles tentent aussi la combinaison de 2 traitements pour découvrir si la performance est meilleure.
Les recherches ont aussi pour objectif d’améliorer la performance du dépistage. L’IA va être au service de l’oncologie pour augmenter la précision des diagnostics par une meilleure lecture des imageries dermiques.
Suivi pendant et après traitement
Un suivi régulier est nécessaire, voire vital, pour éradiquer le cancer et, si possible, éviter la récidive.
Le suivi pendant le traitement
Il s’agit surtout d’une aide psychologique après l’annonce du diagnostic et durant tout le traitement pour soutenir le malade et ses proches.
Les psycho-oncologues et les psychologues sont disponibles pour des échanges dans les établissements spécialement dédiés au cancer.
Le patient et sa famille peuvent aussi avoir recours au soutien de diverses associations contre le cancer qui font des partages d’expérience.
Le suivi après traitement
- Les douches et les bains sont interdits après la chirurgie, jusqu’à ce que la plaie cicatrise entièrement.
- La priorité est d’établir le plan de visite de suivi. Le patient doit faire un contrôle trimestriel, semestriel, puis annuel pendant 2 à 3 ans, en fonction du risque de rechute et le stade traité. Le médecin vérifie l’évolution de la zone traitée et l’apparition éventuelle de nouveaux signes ou de nouvelles cellules cancéreuses.
- Le personnel médical met à disposition du patient un système de support pour l’aider à faire face aux effets secondaires du traitement et aux préparations psychologiques pour la reprise de la vie sociale et active.
Prévention
Les rayons UV sont les principaux dangers pour la peau. La prévention principale contre les cancers de la peau est donc de se protéger du soleil par tous les moyens :
- Se couvrir les membres du corps par des vêtements en coton légers quand on est en plein air
- Porter un couvre-chef quand on est dehors
- Porter des lunettes de soleil
- Mettre de la crème solaire à indice élevé (50 anti-UVB et anti-UVA) (à refaire toutes les 2 heures en cas de contact avec de l’eau ou de fortes transpirations)
- Examiner la peau régulièrement, au moins tous les 6 mois
Plus on est jeune, plus la peau est vulnérable. Les enfants et les bébés doivent donc être particulièrement protégés des rayons UV.
Les cabines de bronzage et les lampes solaires sont déconseillées, car l’intensité de leurs rayons est beaucoup plus élevée que celle du rayon solaire.
Autres Articles